Bei frühzeitiger Diagnose einer koronaren Herzerkrankung könnte man viele Herzinfarkte vermeiden und den Patienten unkompliziert helfen. Die Folgen eines Infarktes dagegen sind sehr viel schwieriger in den Griff zu bekommen. Dem Herzmuskel fehlt die Fähigkeit, abgestorbenes Herzmuskelgewebe nach einem Infarkt durch neue Herzmuskelzellen zu ersetzen. Was bleibt, ist ein schwer geschädigtes Organ, das sich nicht selbst heilen kann. Die Stammzellentherapie bringt Knochenmarkszellen in das Infarktgebiet, und versucht den Muskel wieder aufzubauen. Die Resultate bleiben leider bis heute weit hinter den Erwartungen der Ärzte zurück. Umso erfreulicher ist die Entdeckung eines erfahrenen Kardiologen aus Baden-Baden, der in der Kombination einer Stammzellentherapie mit der EECP-Therapie eine erstaunliche Durchblutungssteigerung im Infarktgebiet feststellen konnte.
Leider merken die Menschen oft erst viel zu spät, dass etwas in ihrem Körper nicht in Ordnung ist. Befragt man Herzinfarktpatienten, dann hatten viele vorher kaum Beschwerden. So ging es auch Peter J., einem erfolgreichen Unternehmer, Inhaber und Leiter eines Betriebes mit 70 Beschäftigten. Er hatte im Vorfeld nichts bemerkt und erlitt Ende 2013 einen akuten Herzhinterwandinfarkt. Es folgten nacheinander mehrere Koronarinterventionen mit Stent-Implantation. Im August 2014 kam es dann zu einem zweiten Herzinfarkt, einem Vorderwandinfarkt.
Peter J. fühlte sich aber auch nach dem Abschluss der Rehabilitation nicht wirklich belastbar und suchte Hilfe bei dem erfahrenen Kardiologen Dr. Ruffmannn in Baden Baden. „In meinem Job erschöpfen mich zwei Stunden Arbeit so, dass ich eine Ruhepause brauche. Und immer wenn ich mich hinlege, habe ich einen seltsamen Hustenreiz. Dieses Hüsteln kommt auch bei der geringsten körperlichen Anstrengung“, schildert er seine Symptome. Seine Risikofaktoren seien der erhöhte Cholesterinspielgel, Bluthochdruck und Diabetes. Dr. Ruffmanns Untersuchungen zeigten: „Die Pumpfunktion des Herzens war hochgradig eingeschränkt mit einer Austreibungsfraktion von nur 36 Prozent (normalerweise über 50 Prozent) und einem erhöhten Füllungsdruck im linken Ventrikel.“
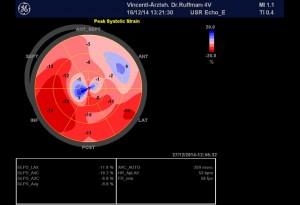
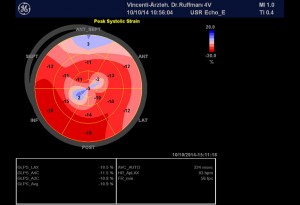 Abbildung 1, Echokardiographie-Befund vom 10.10.14
Abbildung 1, Echokardiographie-Befund vom 10.10.14
Deutlich eingeschränkte globale systolische Funktion des linken Ventrikels in Ruhe (enddiastolisches Volumen: 143 ml , endsystolisches Volumen: 92 ml, Austreibungsfraktion: 36 %; MAPSE lateral = 1,3 cm, MAPSE sternal = 0,9 cm, TAPSE = 1,9 cm)
NT-pro-BNP am 4.11.2014: 1470 pg/ml
Neben der Fortführung einer ausgedehnten medikamentösen Therapie schlug Dr. Ruffmann dem Patienten außerdem die Anwendung der EECP-Therapie vor (Enhanced External CounterPulsation – pulssynchrone externe Gegenpulsation). Eine klinische Besserung zeigte sich zunächst nicht. Die Belastbarkeit von Peter J. verbesserte sich nicht und auch das Husten bei Anstrengung blieb.
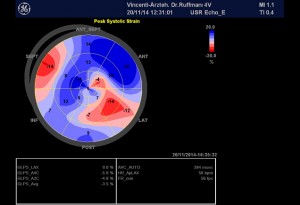 Abbildung 2, Echokardiographie-Befund vom 20.11.14
Abbildung 2, Echokardiographie-Befund vom 20.11.14
Nicht vergrößerte links- oder rechtsseitige Herzhöhlen. Deutlich eingeschränkte systolische linksventrikuläre Funktion (enddiastolisches Volumen: 91 ml , endsystolisches Volumen: 56 ml , Austreibungsfraktion: 36 %; MAPSE lateral = 1,6 cm, MAPSE sternal = 1,2 cm, TAPSE = 1,7 cm)
NT-pro-BNP am 20.11.2014: 792 pg/ml
Um belastbarer zu werden, willigte Peter J. in die Durchführung der Stammzellentherapie an der Medizinischen Klinik der Universität Frankfurt ein, und bereits am 02.12.2014 wurde dann die intrakoronare Stammzellentransplantation durchgeführt. Nach nur dreitägigem Krankenhausaufenthalt kehrte der Patient zurück und es konnte die EECP-Therapie für eine Stunde täglich wieder aufgenommen werden. Bereits neun Tage später zeigte die Kontrolluntersuchung eine deutliche Besserung.
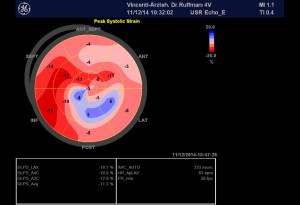 Abbildung 3, Echokardiographie-Befund vom 11.12.14
Abbildung 3, Echokardiographie-Befund vom 11.12.14
Nicht vergrößerte links- oder rechtsseitige Herzhöhlen. Normale globale systolische Funktion des linken Ventrikels in Ruhe (enddiastolisches Volumen: 121 ml , endsystolisches Volumen: 59 ml , Austreibungsfraktion: 52 %; MAPSE lateral = 1,5 cm, MAPSE sternal = 1,0 cm, TAPSE = 2,1 cm)
NT-pro-BNP am 8.12.2014: 1185 pg/ml
Schmerzen im Brustkorb, die der Patient irrtümlich für Herzbeschwerden hielt, führten nur fünf Tage später zu einer weiteren Kontrolluntersuchung. Diese zeigte erneut Besserungen des Befundes. Endlich war man auf dem richtigen Weg. Die Stammzellenimplantation in Kombination mit der EECP-Therapie schien den gewünschten Erfolg zu bringen.
Abbildung 4, Echokardiographie-Befund vom 16.12.14
Nicht vergrößerte links- oder rechtsseitige Herzhöhlen. Normale globale systolische Funktion des linken Ventrikels in Ruhe (enddiastolisches Volumen: 103 ml , endsystolisches Volumen: 55 ml , Austreibungsfraktion: 47 %; MAPSE lateral = 1,4 cm, MAPSE sternal = 1,0 cm, TAPSE = 2,1 cm)
NT-pro-BNP am 16.12.2014: 620 pg/ml
Wie kann man sich diese EECP-Therapie vorstellen?
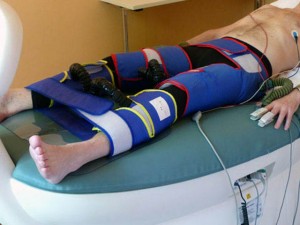 Die Behandlung erfolgt im Liegen; medizinisches Fachpersonal legt dem Patienten an beiden Beinen (Waden, Unter- und Oberschenkeln) je drei aufblasbare Druckmanschetten an, und der Arzt prüft den Sitz. Mithilfe der Manschetten werden EKG-gesteuert, also individuell auf den Patienten abgestimmt, Druckwellen erzeugt – von den Beinen zum Herzen. „Diese rhythmische Durchströmung bewirkt eine Spannung der Blutgefäße von innen“, so Dr. Ruffmann. „Das ist ein ganz wichtiger Mechanismus, der die Regeneration der Zellschichten an den Gefäßinnenwänden bewirkt. So verbessert sich die Gefäßgesundheit nach und nach von innen heraus. Man spricht bei der EECP-Therapie auch vom biologischen Bypass. Der Reiz der gezielten Druckwellen veranlasst, dass das Blut die verengten Stellen der großen Arterien zunehmend durch neu gebildete Blutgefäße (Kollateralen) umgeht. Es entstehen also quasi neue Äderchen, die die unterversorgten Organe versorgen können.“
Die Behandlung erfolgt im Liegen; medizinisches Fachpersonal legt dem Patienten an beiden Beinen (Waden, Unter- und Oberschenkeln) je drei aufblasbare Druckmanschetten an, und der Arzt prüft den Sitz. Mithilfe der Manschetten werden EKG-gesteuert, also individuell auf den Patienten abgestimmt, Druckwellen erzeugt – von den Beinen zum Herzen. „Diese rhythmische Durchströmung bewirkt eine Spannung der Blutgefäße von innen“, so Dr. Ruffmann. „Das ist ein ganz wichtiger Mechanismus, der die Regeneration der Zellschichten an den Gefäßinnenwänden bewirkt. So verbessert sich die Gefäßgesundheit nach und nach von innen heraus. Man spricht bei der EECP-Therapie auch vom biologischen Bypass. Der Reiz der gezielten Druckwellen veranlasst, dass das Blut die verengten Stellen der großen Arterien zunehmend durch neu gebildete Blutgefäße (Kollateralen) umgeht. Es entstehen also quasi neue Äderchen, die die unterversorgten Organe versorgen können.“
Wie wirken die Stammzellen auf das kranke Herz?
Mit dem Zeitpunkt der Geburt verändert sich das Wachstum der Herzmuskelzellen; Währen ihre Anzahl konstant bleibt, nimmt die Zellgröße zu So liefern beim Erwachsenen die Herzmuskelzellen neben Bindegewebe und Blutgefäßen 90 Prozent des Herzgewichtes, stellen aber nur 20 Prozent der Zellen *1. Bei einem Herzinfarkt gehen dann viele dieser wenigen Herzmuskelzellen zugrunde und werden wegen ihrer geringen Fähigkeit zur Neubildung durch Bindegewebe ersetzt – das Herz vernarbt.
„Das Einbringen von adulten Stammzellen aus dem Knochenmark in das geschädigte Herz, z.B. durch Infusion in die Infarktarterie, wie bei unserem Patienten geschehen, gründete sich zunächst auf die Hoffnung, es mögen sich Herzmuskelzellen aus diesen Stammzellen entwickeln“, so Dr. Ruffmann. Dieses scheint wenn überhaupt nur in geringem Umfang stattzufinden *2. Die trotzdem in einigen Studien nachgewiesene Verbesserung der Herzfunktion nach Einbringen größerer Mengen von Stammzellen in die Infarktarterie erklärt man heute mit dem sogenannten „parakrinen Effekt“ der infundierten Stammzellen. Es kommt zu einer Veränderung der Stoffwechsel- und Entzündungssituation des Infarktgebietes oder Infarktrandgebietes.
Bei der Heilung nach einem Herzinfarkt spielt aber auch noch ein ganz anderer Mechanismus eine große Rolle *3: Die verbesserte Durchblutung des Infarktgewebes oder Infarktrandgewebes durch Gefäßneubildung. Hier wirken die Stammzellen aus dem Knochenmark natürlich auch mit. Sie wandeln sich zwar nicht zu Herzmuskelzellen, sorgen aber über ihren „parakrinen Effekt“ für eine Gefäßneubildung im Infarktgebiet. „Laut Schaper ist dabei die Wirkung einer erhöhten Scheerspannung auf die Wand der Gefäße ganz besonders wichtig“, so Ruffmann weiter. „ Und die EECP-Therapie bringt genau diese Erhöhung der Scheerspannung am effektivsten zustande.“
Was heißt das nun für Peter J.?
Im akuten Infarkt oder unmittelbar danach wird meist mittels Coronardilatation oder Bypass-Operation die Durchblutung des Herzmuskels verbessert, für den geschädigten Herzmuskel selbst aber weiter nichts unternommen. Für Herrn Peter J. kamen zwei neue und noch nicht allgemein anerkannte Verfahren zusätzlich zum Einsatz. „Bei unserem Patienten haben augenscheinlich die intrakoronare Stammzellentransplantation und EECP-Therapie Hand in Hand gearbeitet“, freut sich der Kardiologe. „Beide konnten zu einer Durchblutungssteigerung im Infarktgebiet beitragen und es so verkleinern. Die Gesamtfunktion des linken Ventrikels verbesserte sich. Vielleicht erklärt dies ja die erstaunliche Zunahme der echokardiografischen Funktionsparameter in den wenigen Tagen nach der Stammzellentransplantation.“ Peter J. geht es inzwischen sehr viel besser. Er fühlt sich deutlich kräftiger und die Arbeit macht ihm wieder Freude.
Weitere Informationen finden sie unter: www.dr-ruffmann.de
*Der Abdruck ist frei. Wir bitten um ein Belegexemplar.
______________________________________________
*1 Pascal J Lafontant, Loren J. Field: Myocardial Regeneration via Cell Cycle Activation, in: Rebuilding the Infarcted Heart, Informa Healthcare 2007, ISBN-10: 0415419427, Seite 41
______________________________________________
*2 Elina Minami, Charles E Murry, Hans Reinecke: Is There Evidence for Cardiogenic Stem Cells Outside the Heart in Adult Mammals, in: Rebuilding the Infarcted Heart, Informa Healthcare 2007, ISBN-10: 0415419427, Seite 33
______________________________________________
*3 Wolfgang Schaper: The Role of Arteriogenesis and Angiogenesis for Cardiac Repair, in: Rebuilding the Infarcted Heart, Informa Healthcare 2007, ISBN-10: 0415419427, Seite 99-107
Kurzprofil – Vita
Dr. med. Kai Ruffmann, Facharzt für Innere Medizin und Kardiologie, wurde am 21. Juli 1949 in Hamburg geboren.
Der junge Ruffmann hatte ganz eigene Träume. Er wollte etwas erleben und ging im Alter von 17 Jahren mit der Marine auf hohe See. Als Marineoffizier begann er dann 4 Jahre später das Studium der Elektrotechnik und kam darüber an die Medizin. Nach dem Grundstudium der Medizin in Heidelberg entschied er sich für seine Ausbildung zum Kardiologen, die er an den Universitätskliniken Heidelberg und Zürich absolvierte.
Sein Weg führte ihn anschließend ins Städtische Klinikum Karlsruhe, als Leitender Oberarzt der Kardiologie, bis er sich schließlich 1992 mit anderen Kollegen und eigenem Herzkatheterlabor in Karlsruhe niederließ. Seit seinem Ausscheiden 2008 führt er eine Praxis in Baden-Baden, die für schonende nicht invasive Kardiologie steht.
Sein Motto nach Ursula Lehr: „Der gute Arzt spricht die Sprache des Patienten.“